川廷さんと学ぶ 未来を変える浜松のSDGs/【対談記事】浜松医科大学 生殖周産期医学講座

宗修平さん(写真左)、川廷昌弘さん(写真右)
医療技術が高度に発達した日本においても、「正常」と判断された新生児が突然急変するケースはゼロではありません。今回ご紹介するのは、浜松医科大学で進められている「赤ちゃんの急変を検知するモニタリングシステム」の研究です。
周産期医療の現場で見過ごされてきたリスクに向き合い、赤ちゃんの小さな変化にいち早く気づく仕組みをつくろうとするこの取り組みには、「技術で救える命がある」という研究者の強い思いが込められています。
<キーワード>
#新生児医療 #周産期医療 #プログラム医療機器 #誰一人取り残さない #ローカライゼーション #未来志向
誰一人取り残さない新生児医療を目指して
見過ごされてきた「正常新生児」の急変リスク
川廷昌弘さん(以下、川廷):「生殖周産期医学講座」とは、どのようなものか教えてください。
宗修平さん(以下、宗):男性不妊症や妊婦の合併症に関する研究に加え、不妊治療から新生児ケアまで生殖医療ヘルスケア全般を幅広く研究対象としています。エンジニアリングと医学を融合させ、より良い医学を実現しようという浜松医科大学の理念にのっとり、基礎研究の技術者である私と医師が連携し、取り組んでいるプロジェクトです。
川廷:その取り組みの一つに今回受賞した、「赤ちゃんの急変を検知するモニタリングシステム」があるわけですね。
宗:はい。医療現場では、新生児を「ハイリスク新生児」と「正常新生児」に分けています。未熟児や早産、合併症などを持つ赤ちゃんはハイリスク新生児として、NICU(新生児集中治療管理室)で心電図モニターなどのセンサーを付け、いわゆる患者として24時間体制で管理されます。一方で、生まれた時に異常がない正常新生児は患者ではないため、産後の入院期間も医療機器による特別な管理はほとんどされていません。

浜松医科大学医学部特任講師の宗修平さん。国立遺伝学研究所、不妊治療クリニックなどを経て、現職
川廷:しかし、正常新生児だからといってもリスクがないわけではない。
宗:はい。正常新生児でも日本全体で年間200例ほど、蘇生を必要とするような急変症例があり、その中には残念ながら、重篤な後遺症や死亡も報告されています。これは、医療が発達していないから起こる問題ではなく、赤ちゃんの異変に気づくことができれば、救えるケースも少なくありません。そのための仕組みとして、センサー技術を開発しています。
川廷:具体的には、どんな仕組みを使っているのですか?
宗:体動センサーを使っています。赤ちゃんの下に敷くタイプのものや、おむつ部分に装着するタイプで、呼吸や心拍に伴う体の動きを捉えます。これを波形解析することで、呼吸数や心拍数、動きの量などをデータとして評価できるようになります。睡眠の状態や呼吸の変動、無呼吸の兆候などをレポートとしてまとめることで、赤ちゃんの状態をトータルで把握できます。これをもとに、新生児の急変リスクを早めに捉えられないか、今は臨床研究を進めている段階です。
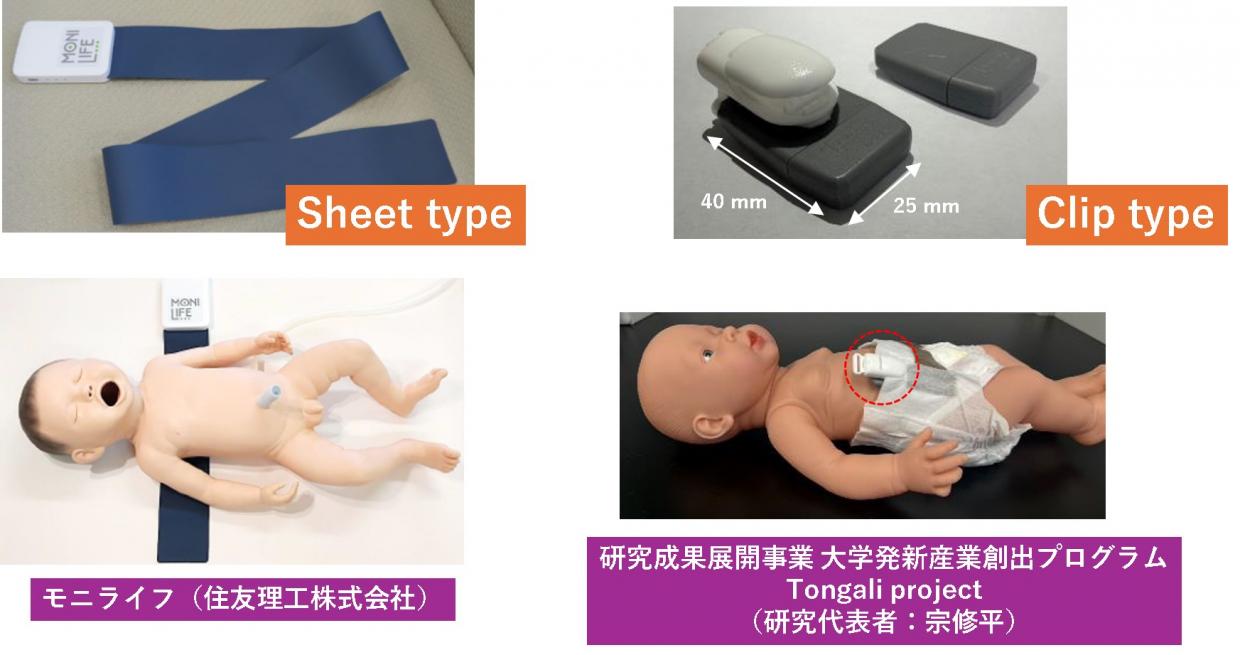
新生児の急変症例の評価に用いるセンサー(体動センサ―)
川廷:このシステムを、すべての正常新生児に?
宗:できれば、こうした仕組みを標準装備にしていきたいですね。もちろん、導入するかどうかは病院ごとの判断になりますが、本当に役立つものであれば、自然と広がっていくと考えています。
川廷:これまでは、正常新生児が急変した場合も、対処医療が中心だったと。
宗:そうですね。蘇生は一秒を争います。どれだけ早く気づけるかで、助かるかどうか、その後の合併症や後遺症が残るかどうかに関係していきます。だからこそ、できるだけ早く兆候を見つけてあげたいという思いで、この研究に取り組んでいます。

お話を聞く川廷昌弘さん
技術から社会課題へ。広がる医療の役割
川廷:センサーを独自開発しているとのことですが、従来のものとはどこが違うのでしょうか?
宗:これまでの体動型の無呼吸センサーでは、急変症例を検出できる割合は2割程度で、残りの多くは看護師が巡回中に偶然発見しているのが現状です。そもそも無呼吸には大きく2種類あり、一つは中枢性無呼吸で、これは横隔膜が止まり呼吸ができなくなるため体動センサーでも検出できます。もう一つは、気道がふさがり呼吸ができなくなる閉塞性無呼吸です。こちらは横隔膜が動いているため体動センサーでは検出できません。
私たちは体動センサーを使いながら、閉塞性無呼吸を含むさまざまなタイプの無呼吸を検出できる技術を開発しています。強みはセンサーそのものではなく、体動データを波形として解析する部分にあり、この解析技術については現在、特許を申請中です。従来のセンサーでは捉えにくかった状態も評価できると考えています。
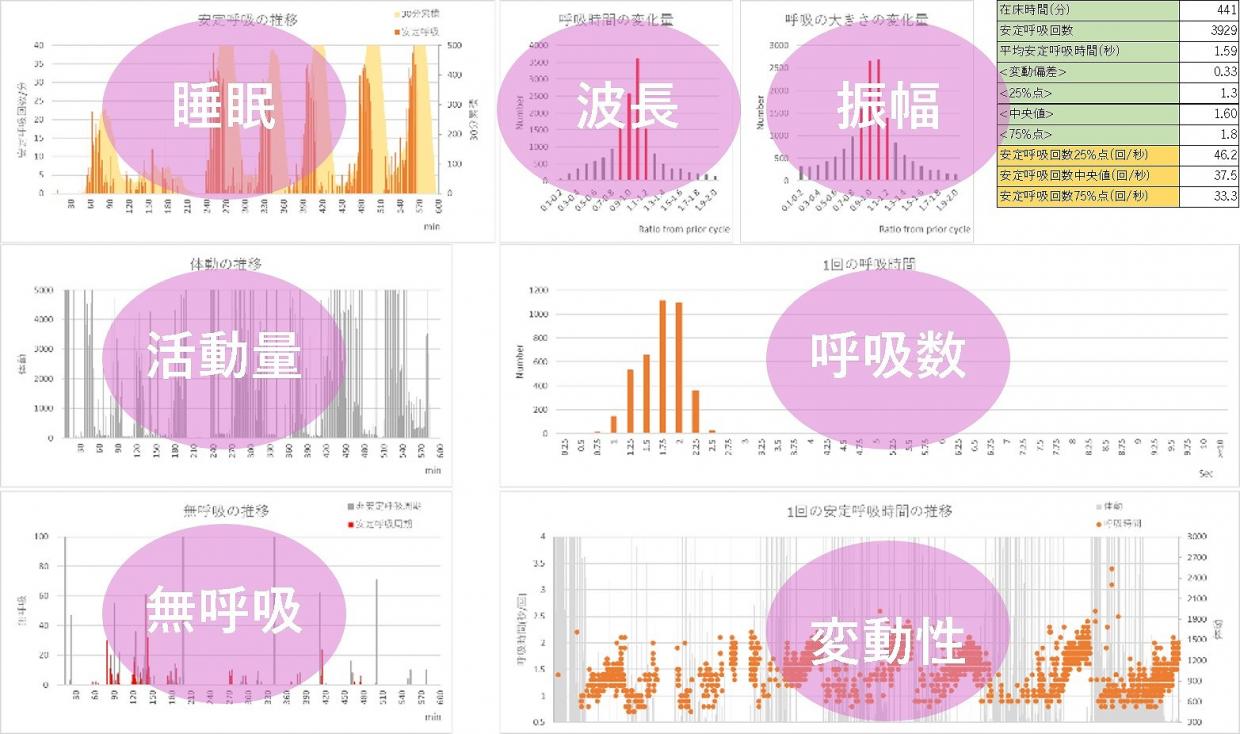
呼吸・睡眠の状態を評価するレポート
川廷:解析に技術がある、ということですね。
宗:はい。自分たちでもセンサーを開発していますが、すでに流通している既製品に解析機能を組み合わせる方が、より広く普及できると考えています。最近は、既存の医療機器に解析技術などのソフトウェアを組み込むことで、機能や臨床的価値を高める「プログラム医療機器」という考え方も広がっており、私たちもその形で届けていきたいと思っています。
川廷:これが普及すれば、新生児以外にも応用できそうですね。
宗:そうなんです。循環器内科の先生と心不全の評価に取り組んだり、呼吸の異常が比較的多い犬の健康管理に応用できないかと考えたりしています。ここで、私からも川廷さんに質問していいですか?
川廷:はい、なんでしょう(笑)
宗:SDGsに積極的に取り組む人と、そうでない人の違いって、どこにあると思いますか?
川廷:それは私も聞きたいです(笑)。SDGsだから取り組んでいるというよりも、宗さんのように、もともと社会課題や環境問題に関心があって活動している方が多いんじゃないでしょうか。原点は自分自身の体験だったり、郷土への思い、家族への愛情だったりと、人それぞれ。そうやって取り組んできたことが、たまたまSDGsの考え方と近かった。だから後から、「自分もSDGsに関わっているんだ」と気づくケースが多いようです。
SDGsは世界の共通言語として、自分たちの取り組みを伝えやすくするためのコミュニケーションツールなんですよね。そこにひも付けることで、違う価値観を持った人にも共感してもらえる。私自身も、SDGsだからやっているという感覚はあまりなくて、人を巻き込み、結果として世の中が少し良くなればいいな、という思いで関わってきました。

宗さんが10年間も着ていたシャツをアップサイクルした奥さまお手製のエコバッグ
宗:私もそんな人と一緒に働きたいし、仲間になりたいと思います。
川廷:言葉ではいくらでも言えますが、私がいつも見てしまうのは、そこに“愛”があるかどうかです。愛というと抽象的ですが、結局は、どれだけ思いを持って向き合っているか、そこなんだと思います。だから、宗さんの新生児に対する研究も、そうしたピュアな姿勢から生まれているんじゃないですか。
宗:知れば知るほど、新生児医療には課題があると感じます。世界的に見ると、新生児死亡率の背景には、水やワクチンといった、もっと根本的な問題もあります。ただ一方で、今ある技術でも、救える命は確実にあるとも思っています。だからこそ、できるところから始める。この技術を世界に届けることで、一人でも多くの赤ちゃんを救うこと。それが今の私たちにできることだと思っています。
地域から世界へ。新生児医療の次のステージ
川廷:今後の展望を教えてください。
宗:海外への展開を考えています。日本はもちろんですが、医療のリソースが限られている国ほど、こうした新生児の状態を評価する仕組みが必要だと思っています。きっかけは、知り合いのベトナム人医師から「このセンサーをベトナムでも使えないか」と聞かれたことでした。その一言で、初めて海外に目が向きました。
調べてみると、ベトナムを含む東南アジアでは新生児死亡率が日本よりもかなり高い。もし新生児の状態をきちんと評価し、早く気づいてあげられれば、死亡率を下げられる可能性があると考えました。そこで、現地の産婦人科医や小児科医16名にアンケートを行ったところ、全員が「あったらいい」という回答でした。現地を訪れ、実際の医療現場を見せてもらう予定です。
川廷:ベトナムをきっかけに世界に目を向けることになったんですね。
宗:はい。ベトナムの都市部では日本と遜色ない医療が提供できている一方で、地方では新生児死亡率がかなり高い地域もあります。技術はどうしても都市部から入ってくるので、そこで「もう十分だ」と終わらせず、地域ごとに新生児をきちんと守れているか見ていく必要があると思っています。
川廷:SDGsで大切なキーワードの一つが、まさに「ローカライゼーション」です。国単位で評価する視点も大事ですが、自治体ごとにどうなのかを見ることが欠かせません。自治行政の仕事は、そこで暮らす人の幸せを守ることですから。
国連もSDGsを採択した当初からローカライゼーションを重視していて、各国の自治体がSDGsの達成に向けた取り組みを発表し合う「ボランタリー・ローカル・レビュー」という仕組みがあります。浜松市も2019年に国連で発表しています。「誰一人取り残さない」というSDGsの考え方は、最終的には一人ひとりに向き合うこと。ベトナムの都市と地方の医療格差に目を向ける宗さんの視点は、とてもSDGs的だと思います。
宗:大事な視点だと思っていましたが、すでにSDGsの基本的な考え方として位置づけられているんですね。
川廷:まさに今お話ししてきたような視点を、宗さんはすでに現場で実践されていると思います。その思いを大切に基礎研究を深めるだけでなく、センサーの商品化や企業同士の競争を通じて、より良い技術が生まれていく。宗さんはその流れを導く立場になっていくと思います。日本の医療技術が世界のスタンダードになり、結果として日本の経済にも大きく貢献するはずです。
宗:クリップタイプのセンサーは浜松の企業と一緒に開発しているんです。技術者が多い浜松で、地域の力を生かして広げていけるのは大きいですね。海外の方も多く住む場所なので、「自分の国ではどうか」といった視点を持ち寄れる、異文化交流の場がもっとあればいいなとも感じています。
川廷:楽器や車など、浜松は世界に誇れる先進技術を持つ都市です。その中に医療センサーが加われば、さらなる浜松の強みになりますね。これからどう広がっていくのか、そのストーリーを聞くのが楽しみです。本日は貴重なお話をありがとうございました。

(まとめ)
SDGsは、もはや「知っているかどうか」を問う段階を超え、日本から次に何を示せるのかが問われるフェーズに入っています。多くの国が日本の動向に注目する中で、他国にはない課題認識や技術、仕組みをどのように世界へ提示していくのか。その一つの可能性を、今回の浜松医科大学の取り組みに感じました。浜松という地域に根ざしながら、新生児医療という普遍的なテーマに向き合い、国内外の課題へと視野を広げていく姿勢は、まさに次の国際目標につながる実践だと感じました。(川廷)
宗 修平
浜松医科大学生殖周産期医学講座の特任講師。男性不妊症の研究に従事し、専門は、精子の形態学的評価。周産期医療の分野では、新生児の呼吸や睡眠状態を評価する技術開発にも携わる。呼吸パターンや睡眠中の生理学的変化をモニタリングするシステムの構築を通じて、睡眠と呼吸のわずかな変化を捉え、重篤な状態に至る前に介入できる予測技術の実現を目指す。生殖医療と新生児医療の両側面から、より安全で質の高い医療の実現に貢献することを研究目標としている。
https://www.hama-med.ac.jp/education/fac-med/dept/reprod-perinatology/index.html

